'위약 효과(Placebo Effect, 플라시보 효과)'란 의사가 효과 없는 가짜 약 혹은 꾸며낸 치료법을 환자에게 제안했는데, 환자의 긍정적인 믿음으로 인해 병세가 호전되는 현상이다. '위약 효과(Placebo Effect)'는 비교 연구에 의하여 의약품의 치료 효과를 평가하기 위해서도 사용되고 있다. 그런데 '위약 효과'는 실제로 존재하는 걸까? 혹시 의료계의 근거 없는 믿음 중 하나는 아닐까? '위약 효과'에 대해 낱낱이 파헤쳐 보자.
0. 목차
- '위약 효과'는 실제하는가?
- '위약 효과'가 관심을 받게 된 계기
- '위약 효과'에 의문이 제기되었다.
- '위약 효과'를 둘러싼 격렬한 논쟁
- 맥락 효과(Contextual Effect)
- 심리적 메커니즘
- 생화학적·신경생물학적 메커니즘
- 위약을 환자 치료에 사용할 수 있을까?

1. '위약 효과'는 실제로 존재하는가?
다음은 수술실에서 일어나고 있는 한 장면이다. 사람들이 백내장 수술을 준비하고 있으며, 환자는 수술대 위에 누워 있다. 수술 몇 분 전에 간단한 국소마취를 위해 도포마취제를 각막에 발라놓은 상태다. 이때 안과 의사가 마취과 의사와 함께 도착한다. 두 사람은 활발한 토론 중인데, 의견이 서로 엇갈리는 듯 보인다. 안과 의사가 말했다. "의학적 치료에서 나타나는 작용의 30%는 위약 효과 덕분이라는 것이 증명되었대도" 그러자 마취과 의사가 반박했다. "글쎄, 난 의심스러운데, 나는 그 위약 효과 이야기도 의료계의 근거 없는 믿음 중 하나가 아닌가 생각해. 우리가 뇌의 10%밖에 사용하지 못한다거나, 죽은 다음에도 손톱과 머리카락이 자란다거나, 휴대폰이 병원 기계들과 간섭을 일으킨다는 미신과 비슷한 수준의 이야기가 아닌가 싶어." 그러자 안과 의사가 목소리를 높이며 다음과 같이 말했다. "아니라니까. 확실하게 입증이 된 사실이고, 여러 연구에서 증명이 됐다고." 마취과 의사는 살짝 미소를 지으며 고개만 저을 뿐 대응은 하지 않았다. 환자도 이 주제에 대해 말하고 싶었지만, 입을 다물고 있었다. 이제 곧 자신의 눈을 수술할 사람과 논쟁하는 것은 현명한 행동이 아니라고 생각했기 때문이다.
이것은 실화다. 만약 이 이야기의 두 등장인물이 전문 의료종사자가 아니었다면, 그리 흥미로운 이야기가 아니었을 것이다. 어째서 의학계는 이런 논란이 존재하는 걸까? 어떻게 이런 기초적인 주제에 대한 합의조차 이루어지지 않은 걸까? 신비롭고 전능한 '위약 효과'에 대한 믿음은 일반 대중들 사이에서 흔히 찾아볼 수 있다. 그리고 이런 믿음은 그 효능이 단 한 번도 제대로 입증되지 못한 '비전통 의학(Unconventional Medicine)'의 사용을 정당화하는 구실이 되어주었다. 비단 대중들뿐만이 아니라, 의사들 사이에서도 이런 믿음은 끈질기게 남아 있다.
2. '위약 효과'가 관심을 받게 된 계기
'위약 효과'가 실제 하는지, 아니면 미신 취급할지 알려면, 우선 '위약 효과'의 역사를 뒤돌아보는 것도 좋을 것이다. '위약 효과'에 대해서는 오래전부터 인식하고 있었지만, 그것이 공식적인 관심을 받게 된 것은 1946년 '코넬에서 열린 치료를 위한 국제회의(Cornell Conferences on Therapy)'에서 '대조군 임상실험(Controlled Clinical Trial)'이 일반화되고 난 후다. 1955년에 '헨리 K. 비처(Henry K. Beecher, 1904~1976)', 1959년에 '줄리아 W. 하스(Julia W. Haas)'가 책을 펴내기 전까지만 해도 '위약 효과(Placebo effect)'는 대중적으로 알려지지 않았다.
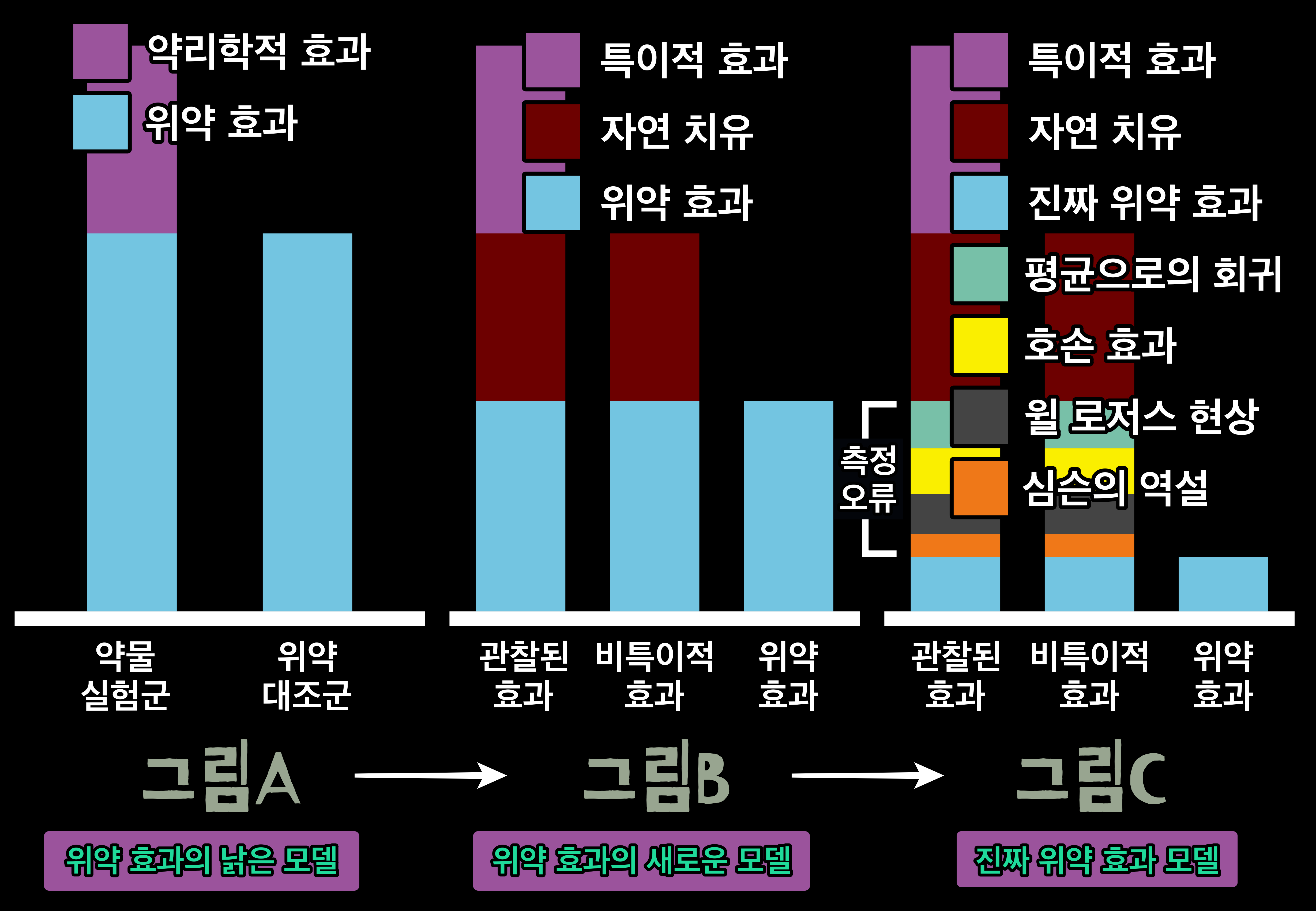
'비처(Becher)'는 1052명의 환자에 대한 치료를 기술한 15편의 논문을 검토한 후에 연구 대상이었던 모든 질병에서 평균적으로 32%로 나타났다고 추정했다. 이 연구 결과는 몇 년 후에 96편의 모은 1400건의 사례를 바탕으로 이루어진 '하스'의 연구로 재차 확인되었다. '하스' 역시 30% 정도라는 결과가 나왔지만, 이 값은 연구 대상이 무엇인가에 따라 큰 차이가 있었다. 통증 증상의 개선은 15%~60%로 다양하게 나타났다. 이 두 논문의 결과로 '위약 효과'를 '관찰된 전체적인 효과'와 '약리학적 효과' 사이의 차이로 간주하는 간단한 가산 모형이 도입되었다. 여기서 '위약 효과'는 '위약의 투여로 인해 발생하는 임상적 효과'라고 정의된다. 이 정의는 무척 중요하다. 실제로는 '상관관계(Correlation)'에 불과한 것이 '인과성(Causality)'이라는 속성을 부여하고 있기 때문이다. 이러한 개념에 의무니 제기되기까지는 오랜 시간을 기다려야만 했다. 그 이유는 '위약 효과'의 메커니즘에 대해서는 연구가 많이 이루어지지 않아 알려진 것이 거의 없었기 때문이다.
이렇듯 의료계에서 '위약 효과'에 대한 관심이 부족했던 이유는 '위약 효과'가 의사의 의료 행위와 경쟁관계에 놓일 경우 치유의 공을 의사에게서 빼앗아가기 때문이었음은 의지가 없다. 더군다나 대다수의 연구에 자금을 지원하는 제약업계 측도 '위약 효과'라는 존재가 그리 달갑지는 않다. 제약업계는 자기네 제품의 약리학적 효과를 연구하는 것에 만족할 뿐, 그 밖의 다른 작용에 대해서는 별로 신경 쓰지 않는다. 그 후로 반세기가 넘는 기간 동안 '위약 효과' 그 자체에 대한 연구는 20편 정도밖에 발표되지 않았고, 약리학적 연구의 맥락에서 이루어진 위약 효과도 겨우 몇백 편에 불과했다. 약물에 대해 이루어진 수많은 연구와 비교하면 그 차이는 어마어마하다. 이런 상황은 여러 결과를 낳았다. 비교적 최근의 논문에서조차 방법론이 의심스러운 옛날의 연구를 인용하며 '위약 효과'에 대해 강조한다. 한번 받아들여진 개념은 좀처럼 바뀌는 일이 없고, 사용되고 있는 모델에 의문을 제기할 의지도 보이지 않는다.
3. '위약 효과'에 의문이 제기되었다.
'위약 효과(Placebo effect)'의 정당성에 처음으로 의문을 제기한 한 논문의 저자들은 이렇게 적었다. '위약 효과에 대한 잘못된 인상은 여러 가지 다양한 경로를 통해 만들어질 수 있다. 이들은 '자연적 개선(Spontaneous Improvement)', '증상의 변동(Fluctuation of Symptoms)', '평균으로의 회귀(Regression to the Mean)', '부가적 치료(Additional Treatment)', '측정 편견(Scaling Bias)', '예의상 좋아졌다고 대답하는 경우(Answers Given Out of Politeness)' 등 수많은 사례를 인용했다. 이들은 '이러한 요소들은 위약 효과에 대한 최근의 문헌에서도 여전히 자주 등장하고 있다.'고 말했다. 이 저자들은 800편 이상의 논문을 분석했다고 하니, 이 논문이 발표되기 이전에 나온 문헌을 살펴볼 대는 상당한 주의를 기울여야 할 것이다.
3-1. 자연 치유(Natural Healing)
'위약 효과(Placebo effect)'의 유효성에 의문이 제기된 것은 '자연 치유(Natural Healing)'을 고려하지 않는 연구가 많다는 사실 때문이다. 저절로 치유되는 질병이 얼마나 많은지 고려하면 이것은 참 이상한 일이다. 일례로 학술지 '처방(Prescribe)' 2007년 2월 호에서는 이 주제에 대해 다음과 같이 적었다. '간단한 급성 방광염의 경우 치료를 하지 않아도 50~70% 정도는 보통 몇 달간 증상이 없다가 자연적으로 해소된다고 추정할 수 있다.' 사실 우리가 '위약 효과(Placebo effect)'라 부르는 것은 '위약(Placibo)' 대조군에서 얻어진 결과다.
따라서 관찰된 효과를 연구 약물의 '특이적 효과(Specific Effect)'와, 자연 치유 과정이 큰 부분을 차지하는 복잡한 '비특이적 효과(Non-Specific Effect)'의 합으로 생각하는 새로운 모델을 개념화할 필요가 있다. 그러면 그림 B와 같은 도해가 나온다. 여기서 '관찰된 효과 = 약물의 특이적 효과 + 자연적 치유 과정 + 잔여 효과'와 같은 방정식이 도출된다. 이 마지막 잔여 효과를 잠정적으로 '위약 효과'라고 부를 수 있을 것이다.
3-2. 측정 오류(Measurement Error)
하지만 이 새로운 '위약 효과(Placebo effect)'도 알고 보면 서로 다른 구성요소들로 이루어진 것이 아닐까? 그 첫 번째 요소로 실험 과정에서 발생하는 '측정 오류(Measurement Error)'가 있다. '측정 오류'에는 연구의 유형에 따라 다양한 종류의 잠재적인 오류가 존재할 수 있다. 그중 가장 잘 알려진 것이 '호손 효과(Hawthorne Effect)', '평균으로의 회귀(Regression to the Mean)', '심슨의 역설(Simpson's Paradox)', '윌 로저스 현상(Will Rogers Phenomenon)' 등이다. 그 외에 다른 것들도 생각할 수 있다. 예를 들어 실험에 참가 대상자를 잘못 배치하거나 환자들이 증상의 정점에 도달했을 때 도움을 구하러 오는 경향이 있다는 사실 등이다. 이 모든 '측정 오류'를 제거하고 남은 것이야말로 '진짜 위약 효과(True Placebo Effect)'라고 부를 수 있다. 이 용어는 기존에 알고 있던 '가짜 위약 효과(False Placebo Effect)'와 구분하기 위해 1995년에 의사 '에드자드 에른스트(Edzard Ernst, ~1948)'가 제안한 용어다.
- 호손 효과(Hawthorne Effect): 실험 참가자들은 자신이 연구에 참여하고 있다는 사실만으로도 평소의 행동에 변화가 올 수 있다. 그리고 이것은 치료 효과에 대한 과대평가로 이어질 수 있다. 특히 대조군에서 이런 경우가 많다.
- 평균으로의 회귀(Regression to the Mean): 연구를 시작할 때 수치가 아주 높거나 낮은 환자를 포함시키면 그 이후의 측정에서 나타나는 변화가 단지 통계적 변화일 뿐일 때도 치료에 의해서 개선되었다는 착각을 가져올 수 있다.
- 심슨의 역설(Simpson's Paradox): 인식하지 못한 결정인자(교란요인)'가 자료에 영향을 미치면 연구의 전체 결과가 하위집단 분석에 의해 완히 바뀔 수 있다.
- 윌 로저스 현상(The Will Rogers Phenomenon): 진단 방법이 개선 되면 질병의 '유병률(Prevalence)'이 인위적으로 높아지기 때문에 측정 매개변수가 변화하지 않았는데도 환자의 겉보기 예후가 개선될 수 있다.
4. '위약 효과'를 둘러싼 격렬한 논쟁
4-1. '키엔레'와 '키에네'의 지적
이처럼 '위약 효과(Placebo effect)'의 개념이 처음과 비교하여 상당히 축소된 이후, '위약 효과)'의 존재 여부에 대해 의문을 품는 사람도 생기기 시작했다. 전통적인 '위약 효과'의 개념에 최초로 심각한 타격을 가한 사람은 'G. S.키엔레(G. S. Kienle)'와 'H. 키에네(H. Kiene)'였다. 두 저자는 '헨리 K. 비처(Henry K. Beecher, 1904~1976)'의 연구를 반복하여 그 정당성을 확인해 보기로 했다. 결론에서 그들은 이렇게 적었다.
'헨리 K. 비처(Henry K. Beecher)'가 고전이 된 논문 '강력한 위약(The Powerful Placebo)'를 발표한 1955년 이후, 모든 질병에 대해서 환자 중 35%는 위약만으로 치료할 수 있다는 개념이 널리 받아들여지게 되었다. 최근에는 평균 치유율이 70%에서 100%까지 이르는 것으로 인용되기도 했다. 프라시보 효과는 수명을 연장할 수 있고, 그 효과가 약물뿐만 아니라 수술에서도 나타날 수 있다고 여겨져 왔다. (중략) 본 논문에서는 이런 주장의 과학적 기반을 형성하고 있는 원천 자료들을 조사했다. 분석에 따르면, 이런 개념들이 기반으로 삼고 있는 연구들을 기관지 천식에서의 가능성을 제외하고는 그로부터 나온 결론을 어떤 식으로도 정당화하지 않음이 밝혀졌다. 사실 위약 효과는 '질병의 자연적 치유', '평균으로의 회귀', '수반되는 치료', '협력적 보고(Obliging Report)', '실험적 예속(Experimental Subordination)' 연구에서 나타나는 심각한 방법적 결함, 잘못된 인용 등 다양한 요인에 의해 왜곡되고 있다. 심지어 때로는 이른바 위약 효과라는 것은 사실은 위약 효과가 아니라, 주어진 질병에 대한 특이적 작용으로 생각해야 할 경우도 있다.
이 저자들은 처음으로 '위약이라는 개념 자체가 명확하지 않다.'는 점을 지적했다. 이들은 다음과 같은 직설적인 결론을 내렸다. "위약 효과의 정도와 빈도에 관한 문헌들은 완전히 거짓이라 할 수는 없겠으나, 근거가 결여되어 있고 끔찍하게 과장되어 있다." 마지막으로 저자들은 소위 '위약 효과'라는 것은 존재가 사실은 대체적으로 혹은 전적으로, 환상에 불과한 것인지도 모른다는 의문을 제기했다. 이것은 마치 잔잔한 연못에 돌은 던진 것과 같았다. 그러나 이 연구는 물론, 같은 저자에 의해 1년 뒤 발표된 후속 논문 모두 논문으로서 필요한 자격을 갖추고 전문가 상호 심사를 받았음에도 불구하고, 사람들의 반응을 불러일으키진 못했다.
4-2. 2001년 '호비아슨과 '괴트셰'의 연구
그렇게 6년이란 시간을 반응이 없다가, '키엔레(Kienle)'와 '키에네(Kiene)'의 연구와 똑같은 결론에 도달한 또 다른 연구가 나왔다. 2001년 '아스비욘 호비아슨(덴마크어: asbjørn hróbjartsson)'과 '괴트셰(덴마크어: Peter C. gøtzsche, 1949~)'는 총 8525명의 환자를 대상으로 한 214편의 연구를 검토한 후 논문을 발표했다. 이들은 "위약이 강력한 임상적 효과가 있다는 증거를 거의 찾아내지 못했으며, 결과가 주관적인 연구와 통증의 치료에서는 약간의 효과가 있을 수 있다."고 결론 내렸다. 그러면서 '임상실험을 위해 조성된 환경 외에는 위약의 사용을 정당화할 수 잇는 근거가 없다.'고 말했다. 이 연구는 일반적 통념과 어긋났기에, 엄청난 반박을 받았다.
4-3. 2002년 '베이스'의 연구
하지만 그 이후로도 계속 논쟁이 이어지면서 풍성한 결실을 낳았다. 2002년에 또 다른 연구팀이 '레네 베이스(Lene Vase)'와 그의 동료들은 '아스비욘 호비아슨'의 연구를 반복해 보았다. 그들은 '호비아슨'이 참조한 연구들을 메타분석하여, 연구의 목적이 '적극적 치료를 위해 위약을 대조군으로 사용하는 것이었는지', 아니면 '위약 무통증 메커니즘을 조사하기 위한 것이었는지'에 따라 두 범주로 나누었다. 이들은 '호비아슨'이 연구한 두 집단 모두 사실은 위약 집단에 해당한다는 것을 밝혔다. 비치료 집단에 포함되어 있는 환자들도 자신이 임상 연구에 참여하고 있음을 알고 있었고, 의사들에게 정기적으로 검진을 받았기 때문이다. 따라서 '위약물(Placebo Object)'를 사용했느냐, 사용하지 않았느냐는 아무런 차이도 없었다.
그래서 이 저자들은 위약을 다음과 같이 새롭게 정의했다. "위약 반응이란 실험 참가자·환자가 치료 개입에 대한 지각과 관련된 요인으로 인해 증상이 감소하는 것을 말한다." 그 결과, 위약을 둘러싼 용어가 대단히 모호해지고 말았다. 이제 '위약 효과'는 위약물과 관련되지 않아도 되기 때문이다. 또한 '위약 효과'를 '위약 대조군에서 측정되는 효과(The Effect Measured in the Placebo Group)' 및 '위약의 효과(The Effect of a Placebo)'와 구분할 필요성도 생겼다.

5. 맥락 효과
5-1. 의미를 명확하게 하기 위한 시도
현재 단계에서는 '위약 대조군에서 측정되는 효과'와 '위약의 효과'를 구분하는 것이 선행되어야 할 것으로 보인다. 임상 대조군 실험이라는 맥락에서는 치료의 '특이적 효과(Specific Effect)'를 결정하는 것이 중요하다. '특이적 효과 외의 나머지(Other than specific effects)'와 '비특이적 효과(Non-Specific Effect)'는 복잡한 요소들로 이루어져 있으며, 이는 특정 물질의 '특이적 효능(Specific Efficacy)'을 평가하고 싶어 하는 연구 후원자 입장에서는 관심이 없는 부분이다.
반면 실제로 환자를 치료하는 임상 현장의 맥락에서 관찰된 효과는 '약리적 효과', '자연 치유 효과', 그리고 과거에 '진짜 위약 효과'라고 불리던 효과를 합친 것과 같다. 하지만 위에서 지적한 이유들로 인해 연구자들은 '진짜 위약 효과'를 이제는 '맥락효과(Contextual Effect)'라고 불러야 한다고 제안하고 있다. 지금부터는 '위약효과'라는 용어를 '진짜 위약 효과(True Placebo Effect)' 또는 '맥락 효과(Contextual Effect)'라고 부를 것이다. 이 맥락에서는 '측정 오류(Measurement Error)'가 분명히 사라졌다. 이것은 전체적인 효과가 임상 연구에서 관찰되는 것보다 조금 낮은 것으로 나오는 이유를 설명한다.
5-2. 맥락 효과의 실현
그렇다면 이 '맥락 효과(Contextual Effect)'의 작용과 최적화에서 중요한 역할을 하는 요소들은 무엇이 있을까?
- 첫 번째 요소는 '치료상의 관습적 절차들(Therapeutic Ritual)'이다. 치료 결과는 '약물 투여 경로', '약물의 맛', '이름', '가격', '색깔' 등에 따라 달라진다. 몇몇 연구에서는 이러한 매개변수 중 일부의 작용을 확인한 바 있다.
- 두 번째 요소는 '환경 조건'과 관련이 있다. '환자의 성격과 믿음', '환자 동반자의 태도', '진료가 이루어지는 장소', '진료팀의 태도' 등이 임상 결과에 영향을 미친다.
- 세 번째 요소는 '의사와 환자의 관계'이다. 이 요인은 '맥락효과'에서 가장 중요한 요소인 것으로 보인다.
이 3가지 요소의 영향력을 판단하고, 이들의 상대적인 중요성을 평가하고, 이것들을 어떻게 결합해야 임상 효과의 개선을 이끌어낼 수 있는지 확인하기 위해 2008년에 '테드 잭 캅추크(Ted Jack Kaptchuk, 1947~)'은 '과민성 대장 증후군(Irritable Bowel Syndrome)'을 앓고 있는 환자들을 세 실험 군으로 나누어 연구했다. 첫 번째 실험군은 대기자 명단에 올려 치료를 기다리게 했고, 두 번째 실험군은 간단한 위약 침술치료를 제공하고, 세 번째 실험군은 의료 제공자로부터 '특별한 관심(따뜻한 인간관계, 신뢰 구축, 지속적 관심)'과 함께 위약 침술 치료를 제공했다. 6주가 지나자 이들 실험군의 상태는 28%, 44%, 62% 향상되었다. '테드 잭 캅추크'는 다음과 같이 결론 내렸다. '비특이적 효과(Non-Specific Effect)'는 통계적으로·임상적으로 유의미한 결과를 만들어낼 수 있으며, 그중 환자와 의사와의 관계가 가장 활발하게 작용하는 요소이다.
6. 심리적 메커니즘
'심리적 메커니즘'은 동시에 작용할 수도 있고, 따로따로 작용할 수도 있는 두 가지 요소가 관여하고 있다. 바로 '조건화(Conditioning)'와 암시(Suggestion)'다.
6-1. 조건화(Conditioning)
'조건화(Conditoning)'는 '이반 파블로프(Ivan Petrovich, 1894~1962)'의 연구 이후 사람들에게 알려졌다. 그는 개에게 먹을 것을 줄 때마다 소리 자극을 함께 주어 거기에 익숙해지게 하면, 시간이 흐른 후에도 먹을 것이 없는 상태에서도 소리만으로 타액 분비 반응을 촉발시킬 수 있음을 보여주었다. 위약을 복용할 때도 똑같은 메커니즘이 일어난다.
1994년에 'Peter C. 괴트셰(덴마크어: Peter C. gøtzsche, 1949~)'가 의학저널 '랜싯(The Lancet)'에서 적었듯이, 기존에 '벤조디아제핀(Benzodiazepine, 일종의 신경안정제로 불안·긴장을 완화)'을 복용하고 좋은 효과를 보았던 사람에게 '락토스 캡슐(Lactose Capsule)'을 주면, 그전에 벤조디아제핀을 한 번도 먹어보지 않은 사람보다 훨씬 큰 효과를 본다.
6-2. 암시(Suggestion)
'암시(Suggestion)'의 힘은 오래전부터 알려져 있었다. 암시를 사용했던 예로 의학자 '프란츠 안톤 메스머(독일어: Franz Anton Mesmer, 1734~1815)'가 소위 '동물 자기(Animal Magntism)'라는 것을 통해 암시를 이용했던 것이나, 좀 더 최근 사례로는 그 유명한 '쿠에의 방법(Coue method)'이 있다.
'맥락 효과(Contextual Effect)'에서의 '암시(Suggestion)'의 역할을 입증하는 연구가 있다. 1997년 'K. B. 토마스(K. B. Thomas)'는 기능성 질환이 있는 200명의 환자를 추적했다. 그는 이 환자들이 위약을 받거나 아무것도 받지 않거나, 또는 긍정적인 상담을 받거나 부정적인 상담을 받게 하여, 모두 네 실험군으로 나누었다.
- 첫 번째 실험군: 첫 번째 실험군은 위약과 긍정적인 상담을 받았다. (올바른 진단이 나왔고 반드시 치유되리라 장담해 줌)
- 두 번째 실험군: 두 번째 실험군은 위약과 부정적인 상담을 받았다. (진단 내리길 망설이며, 질병의 경과를 설명할 때 자신감 결여)
- 세 번째 실험군: 긍정적인 상담을 받았다.
- 네 번째 실험군: 부정적인 상담을 받았다.
2주 후에 부정적인 상담을 받은 환자는 39%가 개선된 반면, 긍정적인 상담을 받은 환자는 64%가 개선되었다. 하지만 '위약을 받은 환자'와 '위약을 받지 않은 환자'에서는 유의미한 차이가 발견되지 않았다. 따라서 여기서 나타난 개선은 의사가 만들어낸 '암시(Suggestion)'로 인해 생긴 것이지, 위약물의 복용 여부는 상관이 없다. 이것은 '위약 효과'를 유도하기 위해 위약에 의지하는 것은 쓸모없는 일이며, '맥락효과'를 얻기 위해 꼭 필요한 위약물이 필요한 것은 아니라는 사실을 명확하게 확인시켜주고 있다.
7. 생화학적·신경생물학적 메커니즘
진료의 맥락과 치료 효과의 발생을 매개하는 '심리적 메커니즘'을 이해하는 것만으로는 충분하지 않다. 이런 '심리적 메커니즘'이 어떻게 측정 가능한 생화학적·신경생물학적 변화를 야기할 수 있는지에 대해서도 조사해야 할 것이다.
7-1. 내인성 오피노이드(Endogenous Opioids)
'위약(Placebo)' 연구의 대다수가 통증 치료에서 이루어진 것은 우연이 아니다. '통계적으로 유의하지 않은 효과(Nonsignificant Effect)' 중 가장 중요한 효과를 얻을 수 있었던 것이 바로 이 영역이다. 통증 완화에 있어서 '맥락 효과'가 대단히 중요하다는 사실은 인정하지 않을 수 없다. '위약'에서 관찰되는 효과가 환자의 분비되는 '오피노이드(Opioids)' 때문이라는 가설이 세워졌던 것도 이 때문이었다. 이것을 주제로 상당히 많은 연구가 이루어졌고, 그 결과도 일관되게 나오고 있다. 이 가설은 다음과 같은 연구들을 통해 확인되었다.
1981년 '러바인'의 연구: 1981년에 '러바인(Levine)'과 그 동료들이 진행한 한 연구는 통증 치료에서 맥락의 힘을 잘 보여주고 있다. 이들은 매복된 사랑니를 수술을 통해 발치한 74명의 환자를 대상으로 '모르핀(Morphine)'과 '위약(Placebo)'을 각각 주사하고 그 효과를 연구했다. 마취가 시작되고 2시간 후에 모든 환자는 공개적으로 정맥주사를 통해 식염수 위약을 투여받았다. 한 시간 후에는 각각의 환자가 두 번째 공개 위약을 투여받거나, 이중맹검 조건 하에서 펌프를 통해 4, 6, 8, 12mg의 모르핀을 비공개로 투여받았다. 통증의 수준은 50분 후에 시각적 선형 척도를 통해 평가하였다. 두 번째로 위약을 투여하고 난 후의 평균적인 통증 완화 정도는 모르핀을 4mg~6mg 정도 비공개 투여했을 때와 비슷한 수준으로 나타났다. 통증이 완전히 사라진 환자는 없었으며, 이는 모르핀을 12mg의 최대 용량으로 투여한 경우에도 마찬가지였다.
위약 효과에 대한 중요한 연구로 '프리드 래그 페트로빅(Predrag Petrovic)'과 그 동료들의 연구를 들 수 있다. 이 연구에서 그들은 실험 참가자들에게 가벼운 피부 화상을 입힌 후, 이들을 세 실험군으로 나눴다. 한 실험군은 오피오이드 진통제를, 한 실험군은 위약을 받았고, 나머지 실험군은 아무것도 받지 않았다. 진짜 약물이나 위약을 통해 통증 완화를 경험한 환자에서 '양전자 방출 단층 촬영(PET: Positron Emission Tomograpy)'을 시행했더니, 통증의 완화에 관여하는 뇌 영역인 '두측 전대상피질(Rostral Anterior Cingulate Cortex)'과 '뇌줄기(Brainstem)'의 활성이 증가한 것으로 나타났다. 이 발견이 정확한 것인지 확인하기 위해 환자에게 오피오이드 길항제인 '날록손(Naloxone)'을 투여하였더니 통증이 다시 돌아왔다.
7-2. 도파민(Dopamine)
'맥락 효과'가 파킨슨병에서도 작용한다는 사실은 잘 알려져 있다. '파킨슨병'은 '도파민 뉴런(Dopaminergic Neuron)'의 퇴행을 야기하여, '흑질 선상체 경로(Nigrostriatal)'에서 도파민 결핍을 일으키는 질병이다. 이것은 임상적으로는 운동 장애로 나타난다.
2001년에 '드 라 푸엔테 페르난데스(De la Fuente-Fernandez)'와 그의 동료들은 '표지한 라클로프라이드(Labeled Raclopride)'를 이용해서 'PET 스캔'으로 뇌의 도파민 수용체를 탐지했다. '라클로프라이드(Raclopride)'는 도파민 수용체와 결합하는 분자다. 환자에게는 '레보도파(Levodopa)'나 '위약(Placebo)'을 투여했다. '레보도파(Levodopa)'의 정식 명칭은 L-DOPA로, 도파민을 증가시키는 효과가 있으며 파킨슨병 치료에 사용된다. 그들은 위약이 도파민 수용체에서 똑같은 효과를 나타내어 뇌에서 '내인성 도파민'을 상당량 분비하도록 촉발시키는 것을 발견했다. 그들은 이 연구 결과를 두고, 파킨슨병에서 위약 효과가 강력하게 나타나며 이것은 손상을 입은 '흑질 선상체 경로 도파민계'를 활성화함으로써 매개된다는 것을 말해준다고 결론 내렸다.
2006년에는 '펠리페 프레그니(Felipe Fregni)' 연구팀에 의해 좀 더 개선된 연구가 이루어졌다. 이 연구에서는 환자의 주관적 반응만 검사하지 않고 객관적 검사도 함께 진행했다. 이 연구의 저자들은 서로 다른 두 종류의 위약이 나타내는 즉각적인 효과를 조사하고, 이것을 '레보도파'를 이용한 표준 치료법의 효과와 비교했다. 주관적인 운동 기능은 '시각적 선형 척도(VAS: Visual Analog Scale)'를 이용해서 측정하고, 객관적인 운동 기능은 '파킨슨병의 일상생활 수행능력 평가 척도(UPDRS: Unified Parkison's Disease Rating Scale)'를 통해 측정했다. 그리고 연구진들은 다음과 같이 결론 내렸다. 파킨슨병에서의 위약 치료는 즉각적으로 개선되는 듯한 주관적인 느낌을 주지만, '레보도파' 치료와 비교해 봤을 때는 객관적 운동 기능에서 유의미한 변화가 나타나지 않았다.
7-3. 세로토닌(Serotonin)
2002년에 신경학자 '헬렌 S. 메이버그(Helen S. Mayberg, 1956~)'와 그의 동료들은 항 우울제인 '플록세틴(Fluoxetine)'의 효과를 '위약'과 비교하기 위해 6주 동안 17명의 입원 환자를 대상으로 무작위 '이중맹검' 실험을 진행했다. '이중맹검(Double Blindness)'이란 피험자와 실험자 모두에게 연구의 독립 변인이 누구인지 알리지 않고 실험하는 방법을 말한다. 이들은 치료 시작 전, 치료 일주일 후, 그리고 6주 후에 '양전자 방출 단층 촬영(PET: Positron Emission Tomograpy)' 스캔을 진행했다. 그 결과, 각각의 실험군에서 증상이 개선되고 감정과 관련된 뇌 영역에서 활성 증가를 보인 환자가 4명씩 나왔다. 하지만 '위약 대조군'의 경우 증상 완화의 지속 기간이 짧게 나타났다.
8. 위약을 환자 치료에 사용할 수 있을까?
'맥락 효과'가 통증이라는 측면에서 중요한 요소라는 것을 살펴보았다. 아마 통증이 아닌 다양한 기능성 질환에서도 그럴 것이다. '맥락 효과'는 주관적인 지각에 영향을 미치지만, 이것이 감염이나 암에 대해서도 작용한다는 증거는 아직 발견된 적이 없다. '맥락 효과'가 파킨슨병이나 우울증에서 실제로 작용하는지, 그리고 그 영향력이 얼마나 되는지는 아직 분명하지 않다.
또 위약물을 사용하는 위약 효과가 '임상 대조군 연구'에서 유용하다는 것은 분명하다. 그런데 이것을 임상에서 활용하는 문제에 대해서는 오랫동안 논란의 대상이 되었다. 임상에서 위약효과를 사용하는 것에 대해 반대하는 주장이 많다. 의사에게 '환자를 속일 권리', '환자의 동의 없이 행동할 권리'가 있을까? 자신이 의사에게 속은 것을 환자가 알게 되면, 환자와 의사의 관계가 영구적으로 손상될 위험이 있다.
'위약의 효과(The Effect of the Placebo)'에 대해 말하자면 당연히 위약에 효과 따위는 존재하지 않는다. 반면 '위약 효과(Placebo Effect)'라고 부르는 경우는, 비록 제한적이기는 하나 그 존재를 부정할 수는 없다. 하지만 그 진정한 본성을 더욱 잘 이해하고, 그것이 내포하고 있는 마술적인 의미를 사라지게 하려면 그냥 '맥락효과(Contextual Effect)'라고 부르는 편이 더 나을 것이다.